Notre priorité : la qualité
Diagnostic et traitement optimaux des maladies parodontales
Plus de 800 espèces de bactéries différentes sont présentes dans la cavité buccale. La plupart d’entre elles sont apathogènes, mais certaines déclenchent des processus pathologiques parodontaux. Dans le cas de la parodontite, déclenchée par la plaque bactérienne, on observe dans les poches gingivales un déplacement vers des anaérobies à prédominance de Gram négatif.
La péri-implantite apparaît chez les porteurs d’implants. Elle ressemble à la parodontite dans sa pathogenèse et ses symptômes.
Carpegen Perio® Diagnostik détecte les principaux germes de la parodontite et de la péri-implantite de manière fiable et standardisée. Le test constitue ainsi la base des décisions thérapeutiques importantes. En outre, le diagnostic microbiologique sert à contrôler l’évolution et à documenter le traitement approprié.
Sur ces pages, vous trouverez des informations détaillées sur les performances du produit, son utilisation dans la thérapie parodontale, la technologie et la qualité de Carpegen® Perio Diagnostics.
En bref
-
- PCR en temps réel
- Détermination de
6 germes marqueurs - Détection d’ADN
- Détermination du nombre total de germes
- Quantification précise
- Recommandations thérapeutiques individuelles
- Résultats en 2 à 3 jours
- Résultats préalables par e-mail ou fax
Nos services
Avantages du diagnostic du germe marqueur de la parodontite
Le relevé des résultats cliniques classiques, tels que la profondeur de sondage, la perte d’attache et le saignement au sondage, ne permet qu’un pronostic limité et ne révèle les sites à risque que lorsque des lésions tissulaires largement irréversibles se sont déjà produites.
En outre, les paramètres cliniques classiques ne permettent pas de prédire la nécessité et la nature d’un traitement antibiotique de soutien approprié.
Renoncer au diagnostic microbiologique comporte donc des risques pour les patients en raison de décisions thérapeutiques erronées : D’une part, il faut éviter de « surtraiter » les patients avec des substances antibiotiques qui ne sont pas du tout nécessaires, car cela favorise, outre une charge inutile pour les patients, l’apparition de résistances dangereuses.
D’autre part, le diagnostic microbiologique indique quand il ne convient pas de renoncer à un traitement antibiotique, car le traitement parodontal purement mécanique ne peut pas éliminer complètement les agents pathogènes concernés. Le diagnostic microbiologique permet également de prédire de manière fiable quel est l’antibiotique le plus efficace.
Un diagnostic microbiologique fiable permet non seulement d’identifier les zones à risque, mais aussi de prendre des décisions thérapeutiques et de les étayer. Dans la phase de réévaluation, il sert également à contrôler l’évolution et à documenter un traitement approprié et responsable. Une clarification du spectre des germes avant les implantations ou en cas d’infections péri-implantaires est une condition préalable à une minimisation fiable du risque de perte d’un implant.
Diagnostic des germes marqueurs de la parodontite avec Carpegen® Perio Diagnostik
- sert à planifier une stratégie de thérapie appropriée
- permet une thérapie antibiotique ciblée.
- permet de contrôler le succès du traitement parodontal.
- offre la plus grande sécurité possible, même en cas d’interventions coûteuses.
En tant qu’aide à la prise de décision fiable pour le traitement parodontal, l’utilisation du Carpegen® Perio Diagnostics contribue à rendre le traitement parodontal de vos patients plus efficace et à minimiser le risque de récidives et de pertes d’implants.
Caractéristiques des produits de Carpegen® Perio Diagnostik
La PCR en temps réel pour la détermination quantitative de 6 germes marqueurs de la parodontite et de la péri-implantite ainsi que du nombre total de germes
La détermination des germes avec Carpegen® Perio Diagnostics est utilisée avec succès dans les cas suivants :
-
comme aide à la décision pour la planification du traitement parodontal
-
pour le contrôle du succès du traitement pour une thérapie orientée vers le patient
-
pour évaluer les risques avant un traitement implantaire, prothétique ou orthodontique
-
pour documenter une thérapie responsable et appropriée (également en cas de récidives ou de perte d’implants)
Les caractéristiques de Carpegen® Perio Diagnostics garantissent la satisfaction des exigences d’une méthode de test microbiologique moderne :
PCR en temps réel innovante
Le test validé Carpegen® Perio Diagnostics est basé sur le procédé de diagnostic moléculaire le plus moderne actuellement, la PCR en temps réel, et garantit une fiabilité des résultats de 100%, contrairement aux anciennes méthodes de laboratoire.
Haute spécificité et sensibilité
Avec Carpegen® Perio Diagnostics, seuls les agents pathogènes sont détectés. Grâce à l’utilisation d’une technologie hautement spécifique et validée, la détection de germes apparentés mais non pathogènes est exclue.
Le test de germination Carpegen® Perio Diagnostics se caractérise par une sensibilité maximale avec une limite de détection définie (= 100 cellules bactériennes). Ainsi, le test garantit des résultats fiables même en cas de difficultés de prélèvement, comme par exemple en cas de poches parodontales saignantes ou purulentes.
De plus, la détection de la molécule cible stable, l’ADN, exclut les résultats faussement négatifs dus à la dégradation de l’échantillon.
Spectre de germes
Les six principaux germes marqueurs de la parodontite et de la péri-implantite sont enregistrés de manière quantitative et spécifique :
-
Aggregatibacter actinomycetemcomitans
-
Porphyromonas gingivalis
-
Tannerella forsythia
-
Treponema denticola
-
Fusobacterium nucleatum ssp.
-
Prevotella intermedia
Carpegen® Perio Diagnostics détecte ainsi les espèces bactériennes présentes dans 99,8% des maladies parodontales.
En plus, le nombre total de germes de toutes les bactéries présentes dans l’échantillon est déterminé, ce qui permet de déterminer la proportion d’agents pathogènes.
Quantification exacte et relation avec le nombre total de germes
La quantification précise des germes parodontaux obtenue avec Carpegen® Perio Diagnostics permet, avec la détermination du nombre total de germes, d’évaluer clairement la situation microbiologique avant et après le traitement.
Dans ce contexte, le nombre total de germes constitue une valeur de référence* indispensable qui permet d’obtenir des résultats standardisés et donc comparables, d’effectuer un véritable suivi et de formuler des recommandations thérapeutiques fiables.
* Neutralisation des fluctuations inévitables lors du prélèvement d’échantillons
Qualité contrôlée et automatisation
La technologie PCR en temps réel utilisée par Carpegen® Perio Diagnostics offre des possibilités incomparables d’automatisation et de contrôle de l’ensemble de l’analyse. L’efficacité correcte de chaque réaction est contrôlée. En combinaison avec les contrôles internes, cela permet d’exclure les résultats faussement négatifs ou à la baisse.
L’attribution univoque des échantillons des patients se fait par l’attribution de codes-barres, qui sont traités automatiquement par les appareils de laboratoire utilisés jusqu’à l’établissement du rapport de résultats. Une intervention manuelle dans le processus hautement automatisé n’est nécessaire à aucun moment, ce qui exclut tout « mélange » ou « confusion » des échantillons et des résultats.
Rapport de résultats
Le rapport de résultats du Carpegen® Perio Diagnostic fournit une aide à la décision sûre pour un traitement parodontal optimal. En même temps, le rapport de résultats offre une condition idéale pour une communication et une motivation réussies du patient.
Les recommandations individuelles pour chaque patient envoyées avec le résultat du test dépendent des résultats du test microbiologique et se basent sur les recommandations de la Société allemande de parodontologie (DG Paro).
Le rapport de résultats est disponible dans un délai de 1 à 2 jours et peut être envoyé à l’avance par e-mail ou par fax sur demande.
Utilisation de Carpegen® Perio Diagnostic
Situations cliniques pour l’utilisation de Carpegen® Perio Diagnostics
L’utilisation de Carpegen® Perio Diagnostics est indiquée dans les situations cliniques suivantes :
Lors de la planification du traitement parodontal :
-
Pour les poches de profondeur > 4-5 mm
-
Pour les poches avec pus
-
Pour l’aide à la décision lors du choix du traitement (par ex. choix ciblé de l’antibiotique le plus approprié)
-
Pour la détection sensible du germe clé déterminant pour la thérapie Aggregatibacter actinomycetemcomitans
-
Pour aider à la planification du traitement de la péri-implantite
Pour contrôler le succès du traitement :
-
Après le traitement initial
-
Dans la phase de maintien (recall)
-
Pour détecter les réinfections
Pour l’évaluation des risques avant :
-
Implantologie chez les patients atteints de parodontite
-
Traitement prothétique des patients atteints de parodontite
-
Traitement orthodontique des patients atteints de parodontite
Variantes d'examen
Il est possible d’analyser un échantillon en pool ou, au choix, jusqu’à quatre sites individuels.
Le kit de prélèvement de Carpegen® Perio Diagnostik contient 5 pointes de papier stériles pour le prélèvement d’échantillons de plaque sous-gingivale à usage unique et le matériel nécessaire à l’envoi des échantillons. L’unité de facturation est le tube d’échantillon (1 tube = 1 analyse de laboratoire).
Pour un échantillon en pool, le prélèvement s’effectue à deux à cinq endroits différents (par exemple, à chaque fois à l’endroit où la profondeur de sondage est la plus grande par quadrant) et les pointes de papier utilisées sont mises en pool dans un tube. L’analyse en laboratoire fournit ainsi un résultat d’analyse global précis pour cet échantillon regroupé à partir de plusieurs sites.
Jusqu’à quatre tubes d’échantillons sont disponibles pour l’examen séparé de sites individuels. Les échantillons sont prélevés sur quatre sites au maximum et les pointes de papier utilisées sont placées dans des tubes séparés. Le résultat de l’examen en laboratoire est une analyse microbiologique détaillée pour chaque localisation spécifique.
Prélèvement et envoi d'échantillons
En raison de la grande sensibilité de Carpegen® Perio Diagnostics, les poches qui saignent ou qui suppurent ne constituent pas une contre-indication au prélèvement d’échantillons.
Le prélèvement d’échantillons doit être effectué après un premier prétraitement (traitement initial). La région supragingivale doit être nettoyée avant le prélèvement de l’échantillon afin de réduire la flore associée non spécifique.
Les pointes de papier contenant les échantillons de plaque sous-gingivale sont envoyées au laboratoire médical (Laborarztpraxis Katharina Krieg) dans le(s) tube(s) à échantillons fourni(s) dans l’emballage original de Carpegen® Perio Diagnostics.
Vous recevrez les résultats du test Carpegen® Perio Diagnostics, accompagnés d’une recommandation thérapeutique individuelle adaptée au résultat du test, dans un délai de 2 à 3 jours ouvrables (du lundi au vendredi) après réception du ou des échantillons par Arztlabor.
Indications sur la thérapie
Traitement préliminaire
Le traitement préliminaire sert à établir des conditions d’hygiène. L’instauration et la garantie par le patient d’une hygiène bucco-dentaire irréprochable à domicile offrent un soutien efficace au contrôle de la plaque dentaire, car cela permet de réduire la croissance de la plaque et surtout sa vitalité.
Thérapie de la parodontite
1. Traitement conservateur de la parodontite
Le but du traitement de la parodontite est d’éliminer les bactéries pathogènes ou d’en réduire drastiquement le nombre. La lutte mécanique contre les infections (détartrage et aplanissement radiculaire) sert à éliminer tous les dépôts de biofilm et de tartre supra- et sous-gingivaux.
Afin d’éviter une recolonisation des parodonties déjà traitées par des bactéries pathogènes provenant de parodonties non encore traitées, la lutte mécanique contre les infections de l’ensemble de la dentition doit être effectuée dans les 24 heures. En outre, le patient reçoit des instructions d’hygiène buccale adaptées à sa situation individuelle.
2. Antibiothérapie adjuvante (accompagnante)
En cas de maladie parodontale sévère, une antibiothérapie adjuvante peut améliorer le résultat du traitement conservateur de la parodontite (3, 6-9, 17, 20). Il convient de choisir en premier lieu l’antibiotique qui s’est avéré efficace pour l’infection en question dans les études cliniques (tableau 1).
| Spectre de germes | Antibiotique |
| Aggregatibacter actinomycetemcomitans (A.a.) et éventuellement d’autres | Métronidazole et Amoxicilline |
| Porphyromonas gingivalis (P.g.), Tannerella forsythia (T.f.), Prevotella intermedia(P.i.) | Métronidazole |
Tableau 1: Sélection d’antibiotiques en fonction du spectre des germes présents, sur la base d’études cliniques (7, 9, 18, 20).
L’administration d’antibiotiques (pour les doses recommandées, voir le tableau 3) doit être effectuée immédiatement (dans quelques heures) après l’élimination des dépôts de biofilm et de tartre supra- et sous-gingivaux et peut être accompagnée de l’utilisation à court terme d’un bain de bouche à la chlorhexidine à 0,2%.
En cas d’intolérance à certains antibiotiques, il convient d’administrer des antibiotiques alternatifs. Si les données cliniques sont incertaines, il convient de choisir les antibiotiques pour lesquels des concentrations de principe actif supérieures aux concentrations inhibitrices minimales déterminées in vitro ont été décrites dans le liquide gingival lors de l’administration systémique.
| Spectre de germes* | A.a. | T.f. | P.g. | P.i. | F.n. |
| Amoxicilline | + | + | ++ | ||
| Métronidazole | ++ | + | + | ++ | |
| Ciprofloxacine | + | ||||
| Doxycycline | + | ||||
| Clindamycine | ++ | ||||
| Métronidazole et Amoxicilline** | + | ++ | ++ | + | ++ |
| Métronidazole et Ciprofloxacine** | + | ++ | + | + | ++ |
+ = 10 fois la CMI90
++ = 100 fois la CMI90
** = dérivé de valeurs individuelles
Tableau 2: Concentration en principe actif de différents antibiotiques dans le liquide gingival après ingestion systémique. Exprimé en multiples de la concentration minimale inhibitrice (CMI90; in vitro) contre les différents germes pathogènes parodontaux(1, 4, 5, 10-16, 19).
* Carpegen® Perio Diagnostics permet d’identifier les agents pathogènes Aggregatibacter actinomycetemcomitans (A.a.), Porphyromonas gingivalis (P.g.), Tannerella forsythia (T.f.), Treponema denticola (T.d.), Fusobacterium nucleatum (F.n.) et Prevotella intermedia (P.i.). En raison de l’extrême difficulté de culture, aucune CMI n’est connue pour Treponema denticola.
| Antibiotique | Dosage (adultes) | Durée |
| Métronidazole | 3 x 400 mg/jour | 7 jours |
| Métronidazole und Amoxicilline (administration combinée) | 3 x 400 mg/jour 3 x 500 mg/jour |
7 jours 7 jours |
| Amoxicilline | 3 x 500 mg/jour | 14 jours |
| Métronidazole und Ciprofloxacine (administration combinée) | 2 x 500 mg/jour 2 x 250 mg/jour |
7 jours 7 jours |
| Ciprofloxacine | 2 x 250 mg/jour | 10 jours |
| Clindamycine | 4 x 300 mg/jour | 7 jours |
| Doxycycline | 1 x 200 mg/jour puis 1 x 100 mg/jour |
1 jours 18 jours |
Tableau 3 : Recommandations de dosage pour l’antibiothérapie chez l’adulte2. Chez les enfants, les doses doivent être adaptées au poids corporel.
Importance du nombre total de germes
Le nombre total de germes peut varier de plusieurs ordres de grandeur, selon le mode de prélèvement de l’échantillon. Pour une thérapie appropriée, ce n’est donc pas seulement le nombre absolu de germes pathogènes dans l’échantillon qui est déterminant, mais aussi leur proportion par rapport au nombre total de germes. Par exemple, 10³ germes Tannerella forsythia sont encore bien maîtrisables avec une thérapie mécanique lorsque le nombre total de germes dans l’échantillon est de 10⁸ (ce qui correspond à une part de 0,001% de T.f.). Mais si l’échantillon contient un nombre total de germes de 10⁵ (correspondant à 1% de T.f. dans l’échantillon), une antibiothérapie ciblée est conseillée.
Très faible proportion d’agents pathogènes par rapport au nombre total de germes : thérapie mécanique
Réévaluation
Un examen clinique parodontal devrait être effectué à nouveau 4 à 6 semaines après la lutte mécanique contre l’infection afin de déterminer le succès du traitement. Pour évaluer le succès microbiologique du traitement et comme outil pronostique pour éviter les récidives, il faudrait également procéder à une nouvelle détection des agents pathogènes après le traitement antibiotique. Une réduction insuffisante de la charge pathogène est ainsi détectée à temps, ce qui permet de prendre les mesures qui s’imposent.
Thérapie de maintien
Pour maintenir le succès à long terme, un traitement de soutien contre la parodontite est indispensable. Le biofilm supra- et sous-gingival et le tartre nouvellement accumulés doivent être éliminés à des intervalles de 3 à 6 mois (recall). La remotivation et la réinstruction du patient pour une hygiène buccale adéquate et efficace doivent être effectuées régulièrement. Le succès du traitement doit être contrôlé une fois par an par le biais d’un examen parodontal et, le cas échéant, d’un examen microbien. S’il s’avère que la maladie continue de progresser, d’autres antibiothérapies peuvent être indiquées après la mise en évidence de l’agent pathogène.
Bibliographie
La bibliographie relative aux indications sur la thérapie est contenue dans notre brochure d’information destinée aux médecins, que vous pouvez demander à l’aide de notre formulaire de commande.
Technologie
Sécurité absolue des résultats dans le diagnostic parodontal avec le
test validé de diagnostic périodontique Carpegen®.
Le Carpegen® Perio Diagnostics est un développement de la réaction en chaîne par polymérase (PCR) :
Lors de la PCR, certaines séquences génétiques sont multipliées jusqu’à ce que des quantités déterminables de matériel génétiquement porteur d’un agent pathogène soient disponibles. La quantité de matériel de départ ne peut toutefois être estimée que de manière approximative. En revanche, la PCR en temps réel permet, à l’aide de mesures de fluorescence, une quantification précise de l’ADN ainsi qu’une analyse entièrement automatisée qui exclut les erreurs ou les mauvaises interprétations. Avec une sensibilité et une spécificité élevées, ce sont là les avantages décisifs de la PCR en temps réel par rapport à toutes les autres méthodes de test disponibles.
Traduit avec DeepL.com (version gratuite)
En conséquence, Carpegen® Perio Diagnostics se caractérise par une spécificité très élevée et une sensibilité maximale avec une limite de détection fixe et très basse de 100 cellules bactériennes par type d’agent pathogène. Carpegen® Perio Diagnostics quantifie en outre le nombre total de bactéries présentes. Cela permet d’indiquer de manière décisive la part relative des différents germes par rapport au nombre total de germes. Le prélèvement d’échantillons, qui représente la plus grande source d’erreurs dans le diagnostic microbiologique de la parodontite, est ainsi standardisé et nivelé. De plus, les effets et l’évolution du traitement peuvent être représentés avec précision. L’automatisation complète de la procédure garantit une objectivité maximale.
Il en résulte des recommandations thérapeutiques fiables et personnalisées.
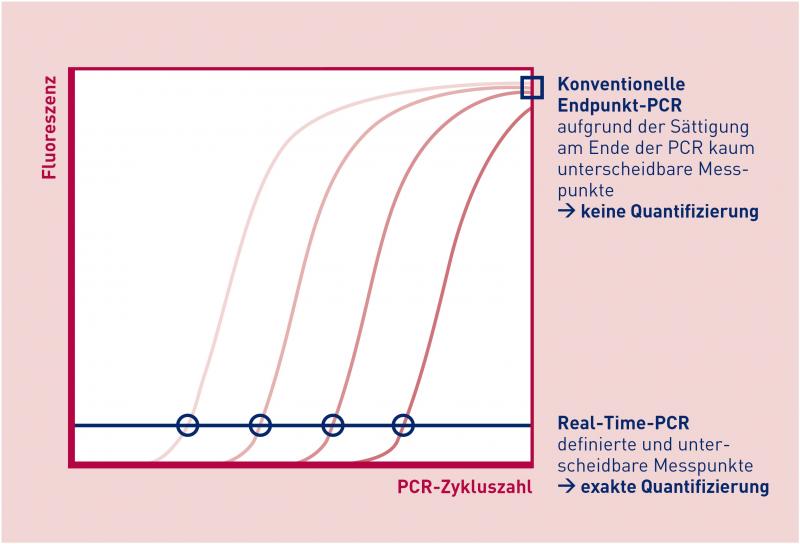
Différence entre PCR conventionnelle et
PCR en temps réel : la mesure lors de la
PCR en temps réel a lieu pendant la phase exponentielle ; la PCR ne mesure qu’à la fin du processus d’amplification
Qualité – Situation des études
La qualité du diagnostic est décisive.
Carpegen est une entreprise opérant selon les normes internationales
Nous disposons d’un système de gestion de la qualité complet conforme à la norme DIN EN ISO 15189:2024 et RiliBÄK, qui englobe toutes les prestations ainsi que le domaine de la recherche et du développement.
Carpegen est une entreprise aux exigences de qualité les plus élevées
Nous attachons une importance particulière à des bases scientifiques sûres et à une validation fondée. En conséquence, nos systèmes de test sont standardisés et fournissent des résultats fiables et reproductibles. Ils sont donc utilisés de préférence dans les études cliniques et recommandés par les professeurs et les cliniciens.
Dans une évaluation indépendante, le Zahnmedizin Report a attribué la note "très bien" au test Carpegen® Perio Diagnostics, y compris à l'ensemble de la manipulation et au rapport de résultats.
Études indépendantes(1, 2, 3, 4, 5) prouvent le leadership qualitatif de Carpegen® Perio Diagnostik sur le marché.
1) Untch, M. / Schlagenhauf, U.: Clin Oral Investig., 2015 Nov;19(8), 2045-52
2) Jervoe-Storm et. al.: Journal of Clinical Periodontology, 2005, Vol. 32, 778-783
3) Verner et. al.: Oral Microbiology Immunology, 2006, Vol. 21, 341-346
4) Wegener, Schuster, Kim: Journal of Clinical Periodontology, 2006, Vol. 33, 90
5) Santigli et al.: Clinical Oral Investigations, 2016: Vol. 20, 2515-2528
Ligne directrice sur la parodontite – Moins de diagnostic malgré une résistance croissante aux antibiotiques ?
Que dit la nouvelle ligne directrice 1? En tant que dentiste, comment puis-je faire un choix thérapeutique responsable qui, d’une part, permette un traitement efficace et, d’autre part, réponde aux défis toujours plus importants dans le cadre de l’augmentation de la résistance aux antibiotiques ?
La résistance aux antibiotiques est l’une des plus grandes menaces pour la santé mondiale.
Le défi de la résistance aux antibiotiques
La résistance croissante aux antibiotiques constitue désormais un problème très sérieux. On estime qu’environ 700.000 personnes meurent chaque année dans le monde d’infections pour lesquelles aucun antibiotique n’a été efficace en raison de la résistance.
L’ampleur alarmante de la résistance aux antibiotiques se reflète par conséquent dans le fait qu’elle a été classée début 2019 par l’OMS comme l’une des 10 plus grandes menaces sanitaires mondiales.
Le directeur général de l’OMS, Tedros Adhanom Ghebreyesus, a ainsi mis en garde : « La résistance aux antibiotiques menace de réduire à néant 100 ans de progrès médicaux ». Trouver une solution à ce problème est l’un des défis les plus urgents dans le domaine de la santé.
Dans de nombreux pays, plus de la moitié des antibiotiques seraient mal utilisés, selon l’OMS – qui critique ainsi les médecins. Afin de maîtriser le problème de la résistance, des programmes tels que l’« Antibiotic Stewardship » ont été mis en place pour garantir une utilisation rationnelle des antibiotiques.
Un élément clé de ces programmes est que les antibiotiques doivent être administrés exclusivement en tenant compte des conditions suivantes2:
- la bonne indication pour l’utilisation d’antibiotiques,
- Choisir le bon antibiotique, efficace contre les agents pathogènes envisagés, avec un spectre d’action le plus étroit possible et peu d’effets secondaires,
- le bon mode d’application, le bon dosage et la bonne durée du traitement, qui doit être aussi courte que possible et aussi longue que nécessaire,
- éviter les antibiotiques à large spectre ou les préparations combinées
La responsabilité reste dans le cabinet dentaire
La nouvelle directive recommande comme traitement de premier choix l’association d’amoxicilline et de métronidazole, bien que les explications sur le contexte de la prise de décision précisent qu’« aucune déclaration fondée sur des preuves ne peut être faite sur l’éventuelle supériorité thérapeutique d’un antibiotique spécifique ou d’une association spécifique d’antibiotiques ».
Si aucune des formes de traitement comparées n’a une supériorité thérapeutique significative, alors – conformément à l’Antibiotic Stewardship – le traitement avec le spectre d’action le plus étroit devrait être le premier choix – et ce serait la monothérapie par métronidazole, qui est mentionnée dans la directive comme traitement alternatif.
On sait que le traitement au métronidazole seul n’est pas efficace contre des pathogènes comme l’Aggregatibacter actinomycetemcomitans (A.a.).Si ce germe est impliqué dans la maladie, il faut donc recourir au traitement combiné susmentionné avec de l’amoxicilline en plus.
Diagnostic pour une thérapie ciblée
La décision d’un traitement ciblé avec le spectre d’action le plus étroit ne peut donc être prise que par la mise en évidence de l’agent pathogène correspondant.
Dans ce contexte, l’affirmation de la ligne directrice selon laquelle « le choix d’antibiotiques spécifiques aux germes sur la base des résultats de tests microbiologiques ne semble pas judicieux » semble également discutable. Des études récentes sur la diversité de la composition microbienne dans les poches parodontales montrent régulièrement que les parodontites graves entraînent notamment la prolifération des espèces bactériennes que Sokransky associait déjà à la parodontite dans les années 90 – les germes des complexes orange et rouge. La transformation avancée du biofilm peut donc être détectée de manière efficace par la mise en évidence fiable des pathogènes marqueurs connus, y compris A.a.
Le diagnostic microbiologique répond ainsi aux exigences clés susmentionnées en matière de prévention des résistances et permet au praticien et au patient de bénéficier d’un traitement optimal pour combattre l’infection avec le moins d’effets secondaires possible.
Recommandations de l’Institut Robert Koch
Les « Principes de l’antibiothérapie » de la « Commission Anti-infectieux, résistance et thérapie » (Commission ART) de l’Institut Robert Koch soulignent également à quel point le diagnostic microbiologique est indispensable : « Le diagnostic microbiologique revêt une grande importance, car seule la connaissance de l’agent pathogène causal permet de mettre en œuvre le meilleur traitement possible », ainsi que : « Un traitement empirique avec des antibiotiques à large spectre ou avec des combinaisons d’antibiotiques n’est indiqué que dans quelques situations cliniques. Parmi celles-ci, on trouve par exemple le traitement d’infections potentiellement mortelles ou le traitement de patients dont les défenses immunitaires sont affaiblies ».
1S3-Leitlinie: Adjuvante systemische Antibiotikagabe bei subgingivaler Instrumentierung im Rahmen der systematischen Parodontitistherapie, AWMF-Reg.Nr. 083-029, Stand: November 2018
2Abele-Horn et al., Bundesgesundheitsblatt 2018, 61: 572-579
L’OMS en 2019 : la résistance aux antibiotiques est l’une des plus grandes menaces pour la santé mondiale.
Nous sommes heureux de recevoir votre message
Vos données de contact seront envoyées exclusivement à Carpegen et non à des tiers.
Nous vous recontacterons dans les plus brefs délais.
Contact
Laboratoire médical
Cabinet médical de laboratoire Katharina Krieg
Carpegen
Hospitalstr. 2, 48607 Ochtrup
Téléphone : +49 2553-9389 1296
Télécopieur : +49 2553-9389 200
Courrier électronique : info@carpegen.de